
情報素材料理会<第82回>
その医療、必要ですか?
~賢く選ぶ(Choosing Wisely)「対話」のすすめ~

講師:西村 周三 先生
一般財団法人 医療経済研究・社会保険福祉協会 医療経済研究機構 所長 京都大学大学院名誉教授 専門は医療経済学。同分野の日本における草分け的存在の一人で、医療経済学会の初代会長を務めた。 著書:「医療白書 地域新時代における医療の未来像」(編集)日本医療企画 他

講師:中山 健夫 先生
京都大学大学院 医学研究科社会健康医学系専攻健康情報学分野 教授 東京都出身、1987年 東京医科歯科大学医学部卒。内科研修後、東京医科歯科大学難治疾患研究所疫学部門 助手、米国カルフォルニア大学ロサンゼルス校〈UCLA〉フェロー、国立がんセンター研究所がん情報研究部室長を経て京都大学大学院医学研究科社会健康医学系専攻助教授、2006年同教授(健康情報学)、2016年から同専攻長。2005年日本疫学会奨励賞。根拠に基づく医療と診療ガイドライン、大規模データベース研究(戦略研究)、特定健診の見直しに関する厚生労働科学研究班の代表研究者。

司会:菊池 夏樹 氏
高松市菊池寛記念館名誉館長 /
(株)文藝春秋社友
日本文藝家協会会員 日本ペンクラブ会員 /
ディジタルアーカイブズ(株)取締役
健康と医療のビッグデータを活用し、「その医療が適切か」を見える化する取り組みが進んでいます。薬の処方は妥当か? 終末期医療はどこまで必要なのか? 京都大学大学院医学研究科教授の中山健夫先生と、医療経済研究機構所長、厚生労働省社会保障審議会会長の西村周三先生にお話しいただきます。
【菊池】今回は「その医療は本当に必要ですか?」という少々難しいテーマです。
まずは医師でもある中山先生からお願いいたします。

「嫌な病気」は何ですか?
【中山】「その医療」が必要か不要か。これは実はかなり難しい問題で、考えるたびに悩んでしまう話なのです。しかし、医療を受ける側にも、医療を行う側にも、とても重要なテーマです。
日本人の死因で最も多いのは、がん。次いで心臓病、肺炎、そして脳卒中です。これらの病気でおよそ6割の日本人が亡くなる。つまり、皆さんもこのいずれかで亡くなる可能性が高いということ。では、もし死因を選べるとしたら「どの病気で死にたい」ですか? あるいは、「この病気だけは嫌だ」というものはどれでしょう?
この質問を一般の方にすると、「この病気だけは嫌」として大体4分の3くらいの方は「がん」を選ばれます。そして、「どの病気で死にたいか」の質問で多くの人が選ぶのが「心臓病」。寝たきりにならずにすぐに死ねる、いわゆる「ピンピンコロリ」を望む人が多いからでしょうか。一方で同じことを医療関係者に尋ねてみると、最も嫌われるのは「脳卒中」なのです。寝たきりや認知症につながりやすいので避けたいという人が多い。
「良い医療」とは何か?
こうした病気のイメージに対して、ではどんな医療が「良い医療」なのかを考えてみましょう。これまでの医療は、まず「寿命を延ばす」ことを基本にしてきました。しかし、10年ほど前から、「どこまでも寿命を延ばす」ことが本当に必要なのかという疑問が出始めています。
皆さんは、「どこまでも寿命を延ばしてくれる医療」を受けたいでしょうか?・・・むずかしい質問ですね。状況や年齢によって回答は違うでしょう。例えば、治る見込みが無いような病気になったとき、延命のための医療を受けますか?
(1)迷わずやってくれと言う
(2)少し迷うけどやってほしい
(3)どちらかというとやらない
(4)絶対にやらない
こうした質問ではかならず意見が分かれます。また、今の年齢と90歳になったときとでは判断が変わるかもしれません。価値観は人それぞれ、多様なものです。
医者は、病気の人を救うのが仕事です。助けるためにいろいろと手を尽くします。患者さんも、基本的に助かりたいと思っているので、検査や薬を求めます。結果、(患者も医者も)黙っていると、どうしても医療行為は増えていくのですね。必要なものが増えるのはいいでしょう。しかし、増えた医療は本当に必要な医療なのでしょうか?
賢く選ぶ (Choosing Wisely)こと
こうした状況で、今注目されているのが「Choosing Wisely(賢く選ぼう)」という考え方です。この考え方が生まれたアメリカでは、医療に膨大なお金がかかるため、政府が医療費を抑制せざるをえない状況がありました。それに対し、ハワード・ブロディという先生が、必要な医療行為を見分けられるのは政府ではなく医者自身のはずだと、医者のプロフェッショナリズムに訴えかけ、余分な医療に医者自身がブレーキをかけようとしたのです。この考え方は、医者にとどまらず、医療を受ける患者の間にも広がって、今、国民的な運動として推進されつつあります。日本でも少しずつですが、この動きに賛同する医師が増えてきました。
たとえば大腸がん検診でやる検便。この検査で早期発見できたら大腸がんでの死亡を減らせるということが分かっています。しかし、この検査を受けることが常にいいのか? 例えば、90歳の人が毎年検便をする必要があるのか? 大腸がん以外の理由で血が混じる場合もあるのに、そのたびに大腸ファイバーをすることは身体にとって負担ですし、稀ですが検査に伴う合併症もあり得ます。50歳ならぜひ受けることをお勧めするのですが、90歳で本当にがん検診をやる必要があるのだろうか、という話です。
これまでは、医療によって患者さんが良くなるというのが大前提でした、しかし実は、何か医療行為をした方が本当に患者さんの経過を良くすることができるのか、科学的に見直してみると分かっていないことも多いのです。患者さんも、今までは受けられる医療は受けた方が良い、という気持ちが普通だったかもしれません。1990年代の後半にあるお子さんが亡くなった事故があったのですが、脳のCTを撮っていれば助かったのではないか? という話がマスメディアで報道され、何かあればすぐCTという風潮が高まってしまいました。一方で、東日本大震災以降、CTの被ばく量や患者さんが負担するコストにも注目が集まって、その傾向が少し変わったとも言われています。
終末期の選択
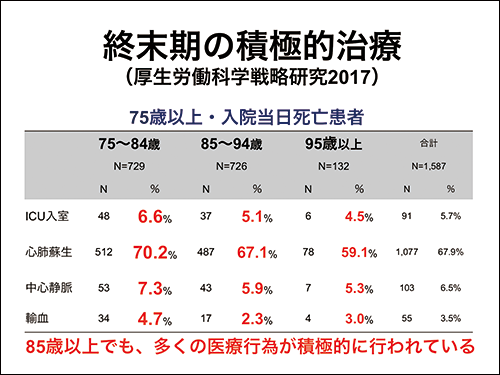
今、私たちは、National Data Base(全国民のレセプトのデータベース)を分析して、終末期医療でどのようなことが行われているのかということを調べています。
亡くなる直前の医療行為では、95歳以上でも、ICUで濃厚な医療を受けている人が4%、心肺蘇生を受けている人が59%、中心静脈(太い静脈に直接入れる点滴)が5%、輸血が3%。いろいろな医療行為が積極的に行われている印象を受けます。これが必要か不要か、一概には言えません。しかし、考えさせられます。
これからの医療は、「とにかくやる」のではなく、患者さんやご家族が本当にそれで幸せか? その益と害、負担を考えて、しなくてもよいこと、しない方がよいかもしれないことを見分けるために、患者さんとご家族、そして医療者が、協力していくことが大切なのではないか。非常に難しい話ではありますが、ぜひ皆さんと一緒に考えたいと思います。
【菊池】中山先生、ありがとうございます。続いて西村先生、よろしくお願いいたします。

患者にとっての Choosing Wisely とは?
【西村】中山先生からお話のあったNDBデータ、これは日本中の保険医療機関で行われる保険請求・レセプトの内容をまとめたものです。しかし、理由はいろいろあるのですが、これを分析しても、それが良い医療か、良くない医療かということはなかなか分かりません。いずれ、これはやりすぎだからやめましょうとなる症例もある一方で、それでも「良い/良くない」という決着がつかないものがたくさん残ると思います。そこで、「Choosing Wisely(賢く選ぶ)」がとても大事になってくる。
中山先生は、どちらかというと医療機関側に対してChoosing Wiselyを喚起されています。一方、患者の立場で「先生、Choosing Wiselyにやってください」と言うのはとても難しい。そもそも、患者から見たChoosing Wiselyとは何なのか。「どのような医療を受けたいですか?」と質問すれば、大抵の人が「良い医療を受けたい」と言います。残念ながら、これでは答えになっていません。風邪をひいたときに、薬をくれるお医者さんと、薬を出さずに「家に帰って寝ていなさい」と言うお医者さん、どちらが良い医者かは、その患者さんが何を求めているかによって変わります。
例として、高齢者がいかに大量に薬を処方されているかという話を考えましょう。ある87歳の方から「私は10種類ぐらい毎日薬をのんでます」と聞いて、正直、私、こけました(笑)。一日に10種類の薬を処方されてのむのはおかしい。そう素人は思います。しかし一部のお医者さんに言わせれば、場合によっては必要だそうです。複数の医療機関をはしごして合計10種類になる人もいれば、1か所で10種類もらうケースもある。薬をたくさん出すのが良いか、良くないか? そもそも、どのように病院を選べばいいのか? 薬を処方しすぎないお医者さんに行きましょうと言い切るのはどうなのか? 本当に必要な薬をもらえなかったら困るかもしれない。
そこで大事なのは、患者自身が情報を提供すること。皆さんも、どういう医療を受けたいですか? と聞かれて、自分自身のことなのに、具体的には分からないですね? 患者として自分が何を求めているかが分からなければ、医師に対して具体的な質問をすることはできません。大事なことは、ふだんから、自分が何を求めているかを考えて、「質問する」練習をすることです。質問をして初めて、自分がこういうことに疑問を持っていたのだと気付く。一方で、情報を取る側、医療を提供する側からすると、表現力が豊かではない人から情報をどうやって取るか? それが、今後のポイントです。
「対話」が実現するもの

「Choosing Wiselyの活動が秀逸なのは、むだな医療を切り捨てるためではなく、医療者と患者のコミュニケーションを促進させるツールとして活用されていることである」、滋賀大学の薬剤師の先生が『医薬ジャーナル』に書いておられましたが、私もほぼ同じ意見です。Choosing Wiselyを、まずは「医者目線から」、そして「薬剤師目線から」、同時に「患者目線から」、いかにして実現するか、を考えましょう。医療を提供する側と受ける側との対話、コミュニケーションの仕組みをどうやって作っていくか。それを考えることが、きょうのテーマ「その医療、必要ですか?」という問題提起に対する一つの答えになるのではないかと思います。
医療と健康のビッグデータを分析することで、いろいろなことが分かってきます。実にさまざまな治療が行われている現状が分かってくる。しかし、いきなり、これが正しくてこれが間違っているという結論に飛びつくのではなく、むしろそれをもとに、医療者と患者のコミュニケーションをどうやってスムーズにするか?
医療というのは、基本的には、提供する側と受ける側の「対話」によって成り立つものです。これは、マーケットで物やサービスを売る場合と、本質的には同じです。この当たり前のことを、もう一度、ぜひ考えていただきたい。
【菊池】私も最近、近所に主治医というのを勝手につくりました。自分の健診・検査、治療や投薬の情報を全部あずけて、「対話」をはじめました。西村先生、中山先生、本日はありがとうございました。

急速な医療進化で、簡単な病気で人間が死ななくなった為に、平均寿命が延びたのかも知れません。人間の力が「神の領域」に入りつつあるようです。医療が充実すること、それは即ち幸せに通じる。そうでしょうか?
医学が人間を治療する学問としたら、文学も人間の心を読みとる学問です。両方が合わさりアクセルとブレーキになる日が来なければ、と私は考えます。東野圭吾著『人魚の眠る家』(幻冬舎刊)を読んでみてください。事故で脳死した娘、その両親の愛と葛藤の物語です。我々は、人間の幸福とは? を考えるのが必要な時代に入ったようです。
